Сахарный диабет, или "сахарная болезнь" — это заболевание, которое вызывает сложные нарушения углеводного, жирового и белкового обменов. Оно связано с нарушением выработки инсулина, нарушением его воздействия на органы-мишени (сетчатку глаза, артерии, почки, сердце, головной мозг) либо с сочетанием этих факторов.
Основным симптомом является гипергликемия, т. е. высокий уровень глюкозы в крови, и её проявления в виде чрезмерного употребления воды, увеличения объёма мочи и токсического воздействия на органы-мишени.

Количество детей с диабетом возрастает с каждым годом, а диагностика этой серьёзной болезни не всегда адекватна.
Опасность сахарного диабета у детей и подростков заключается в развитии тяжёлых поздних осложнений, таких как диабетическая ретинопатия, нефропатия, полинейропатия и др. При этом течение сахарного диабета, особенно 1-го типа, в юном возрасте очень неустойчиво: эпизодически уровень глюкозы снижается и повышается. Это связано воздействием внутренних и внешних факторов:
- снижением чувствительности к инсулину — инсулинорезистентностью;
- увеличением уровня гормона роста и половых гормонов;
- депрессией;
- погрешностями в питании;
- пропуском необходимых инъекций инсулина и т. д.
Поэтому детям и подросткам с сахарным диабетом важно поддерживать нормальный уровень глюкозы в крови и компенсировать его при необходимости. Чтобы помочь ребёнку, родители и врачи-эндокринологи должны объединить усилия.
Сахарный диабет 1-го типа, связанный с нарушением выработки инсулина, является наиболее распространённым среди детей и подростков, однако диабет 2-го типа начинает встречаться всё чаще [1]. По данным Федерального регистра больных сахарным диабетом, распространённость болезни в России составляет 91,4 на 100 тысяч детей и 209,5 на 100 тысяч подростков. При этом 1-й тип заболевания встречается у 95 % детей и подростков с диабетом, а 2-й тип — у 5 % [3].
Пик дебюта сахарного диабета 1-го типа приходится на 10-20 лет. Продолжительность жизни при этой болезни зависит от того, как часто нарушается уровень глюкозы в крови [22].
Сахарный диабет у детей развивается под влиянием множества факторов. Все они связаны с поражением поджелудочной железы или её β-клеток, которые вырабатывают инсулин.
К причинам развития сахарного диабета у детей относят:
- Аутоиммунные нарушения: болезнь Бехтерева, ревматоидный артрит, системная красная волчанка, склеродермия, синдром Рейтера и др. Воздействие аутоантител приводит к абсолютной недостаточности инсулина и вызывают у детей развитие сахарного диабета 1-го типа.
- Влияние вирусов Коксаки, краснухи, гепатита, кори, эпидемического паротита и др. Они разрушают β-клетки и вызывают иммунное воспаление. Так, 20 % новорождённых, внутриутробно перенёсших краснуху, рождаются с сахарным диабетом [9].
- Острое и хроническое воспаление поджелудочной железы — являются причиной диабета в 30 % случаев [9].
- Физические и химические факторы, которые приводят к разрушению β-клеток: радиация, физическое повреждение поджелудочной железы, её сдавление опухолью, воздействие этанола, цитостатиков и др.
- Повышенный уровень антагонистов инсулина в крови — инсулиназы, глюкокортикоидов, гормона роста и др. Наблюдается при опухолях эндокринных желёз или хроническом стрессе. Вызывает относительную инсулиновую недостаточность.
- Инсулинорезистентность из-за блокады эффектов инсулина в клетках-мишенях или блокады, деструкции или снижения чувствительности инсулиновых рецепторов.
- Моногенетические повреждения, при которых нарушается кодирование синтеза нормальной молекулы инсулина (MODY-диабет) или рецепторов инсулина (инсулинорезистентность типа А).
Симптомы сахарного диабета у детей
Симптомы сахарного диабета у детей могут быть самыми разными, особенно в начале болезни.
Диабет 1-го типа сразу может начаться с серьёзных проявлений декомпенсированного кетоацидоза — слабости, неутолимой жажды, частого мочеиспускания, тошноты с приступами рвоты и потери сознания. Перед появлением этих симптомов больной обычно теряет вес. Если своевременно не начать лечение, ребёнок может впасть в кому.
Диабет 2-го типа у детей чаще начинается с метаболических нарушений и ожирения. Однако при юношеском диабете 2-го типа ожирение, как правило, не наблюдается, за исключением случаев, когда подростки изначально страдают ожирением [6].
На начальной стадии диабет 2-го типа нередко не проявляет себя. Иногда ребёнок жалуется на снижение зрения или на прыщи и фурункулы, которые в период полового созревания могут маскироваться под угревую болезнь.
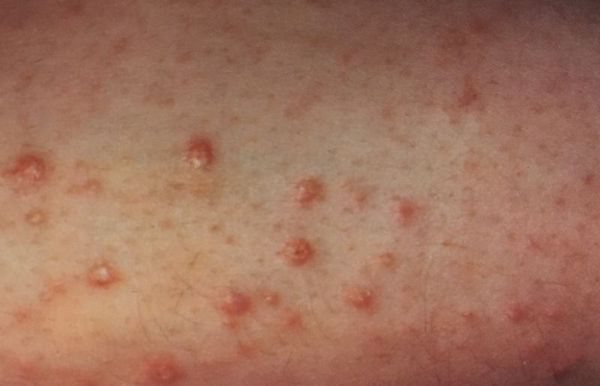
Иногда родители могут заметить у ребёнка, приученного к туалету, энурез. У девочек, особенно до начала полового созревания, часто возникает бактериальный вагиноз, который сопровождается обильными жидкими выделениями с неприятным запахом из половых путей.
Также родителей должен насторожить кожный зуд, рецидивирующие бактериальные и грибковые кожные инфекции. Грибковые инфекции у детей встречаются значительно реже, чем у взрослых. Они могут появиться у тучных или ослабленных детей. Бактериальные инфекции в виде фурункулов, карбункулов, панарициев, пиодермий или рожистого воспаления возникают гораздо чаще.
К признакам кожной инфекции могут присоединяться другие нарушения: снижение школьной успеваемости, повышенная утомляемость, потеря веса или недостаточное увеличение массы тела относительно роста ребёнка.
Иногда манифестация сахарного диабета 2-го типа происходит остро — с признаков гиперосмолярной гипергликемии. При этом ребёнок может жаловаться на острую боль в животе, тошноту, частую рвоту, учащённое мочеиспускание и затруднённое дыхание — оно становится частым и неглубоким. У ребёнка краснеют щёки, появляется запах ацетона изо рта, возможна потеря сознания.
К классическим симптомам диабета любого типа относят полиурию и полидипсию — увеличение объёма мочи и неутолимую жажду. Из-за повышенного уровня глюкозы в крови организм вынужден усиленно выводить её излишки вместе с мочой. У детей младшего возраста это проявляется недержанием мочи. Повышенное мочеотделение в свою очередь приводит к усилению жажды и сухости кожи, активное выведение глюкозы с мочой — к постоянному желанию есть, а при сахарном диабете 1-го типа — к снижению веса.
Симптомы генетических форм сахарного диабета обычно возникают в первый месяц жизни или даже в период внутриутробного развития. В таких случаях наблюдается задержка роста и внутриутробного развития.
Патогенез сахарного диабета у детей
Патогенез сахарного диабета 1-го и 2-го типов различен.
Причиной диабета 1-го типа является абсолютная инсулиновая недостаточность. Она развивается из-за генетической предрасположенности, связанной с главным комплексом гистосовместимости (HLA) — важной частью иммунной системы.
При наличии предрасположенности и воздействии негативных факторов, например вирусов, возникает аутоагрессивный иммунный процесс, направленный на собственный организм. В ходе этого процесса развивается хронический иммунный инсулит, т. е. преддиабет.
При инсулите большое количество β-клеток поджелудочной железы подвергается разрушению. Вначале это приводит к снижению инсулинового ответа на введение глюкозы, при этом уровень инсулина натощак остаётся в пределах нормы. В дальнейшем при гибели 70-80 % клеток формируется абсолютная инсулиновая недостаточность.
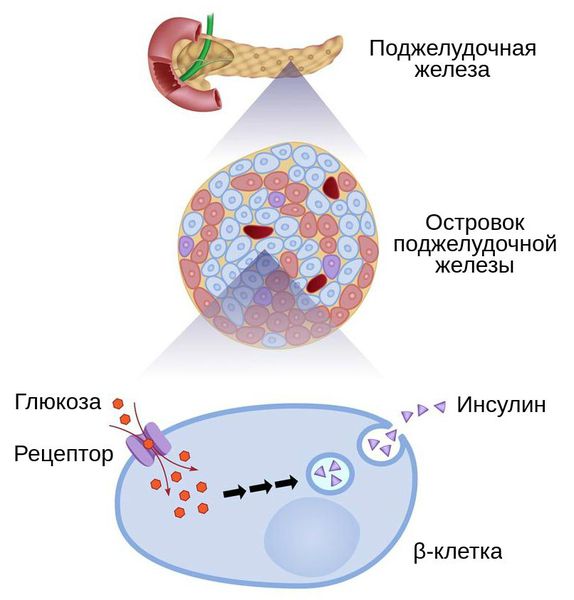
Сахарный диабет 2-го типа вызывает относительная инсулиновая недостаточность. Гипергликемия при этом может возникать на фоне нормального или даже повышенного уровня инсулина. Причинами относительной нехватки инсулина являются либо избыточное количество контринсулярных факторов, подавляющих действие инсулина, либо инсулинорезистентность — снижение чувствительности к инсулину.
К контринсулярным факторам относятcя:
- инсулиназа — становится более активной при дефиците цинка и меди [9]. Её концентрация увеличивается при повышенном уровне соматотропного гормона или глюкокортикостероидов, например при акромегалии или болезни Иценко — Кушинга. Кроме того, в период полового созревания клетки печени вырабатывают больше инсулиназы. Это объясняет частое появление первых признаков диабета в этом возрасте.
- протеиназа — разрушает инсулин, может поступать в большом количестве из очагов воспаления;
- вещества, связывающие молекулы инсулина, например плазменные ингибиторы инсулина белковой природы;
- β-липопротеины — образуют с инсулином неактивные комплексы, их концентрация увеличивается при высоком уровне соматотропного гормона;
- контринсулярные гормоны — катехоламины, глюкокортикостероиды, тиреоидные гормоны, соматотропный гормон, глюкагон.
Инсулинорезистентность может возникать из-за нарушения рецепторных или пострецепторных механизмов, которые позволяют реализовать эффект инсулина в клетках-мишенях.
К причинам поражения рецепторов относят:
- блокирование иммуноглобулинами;
- нарушение способности связываться с инсулином и прочности такой связи при длительной гипергликемии;
- разрушение или нарушение состояния молекул рецепторов;
- образование большого количества свободных радикалов при длительной гипоксии.
Пострецепторные механизмы развития инсулинорезистентности связаны либо с нарушением метаболизма в клетках-мишенях инсулина, либо с недостаточностью трансмембранных переносчиков инсулина, что характерно для детей с ожирением [9].
И абсолютная, и относительная инсулиновая недостаточность приводят к гипергликемии. Из-за превышения порога глюкозы и замедления её перехода через почечные канальцы обратно в кровоток возникает глюкозурия — появление глюкозы в моче.
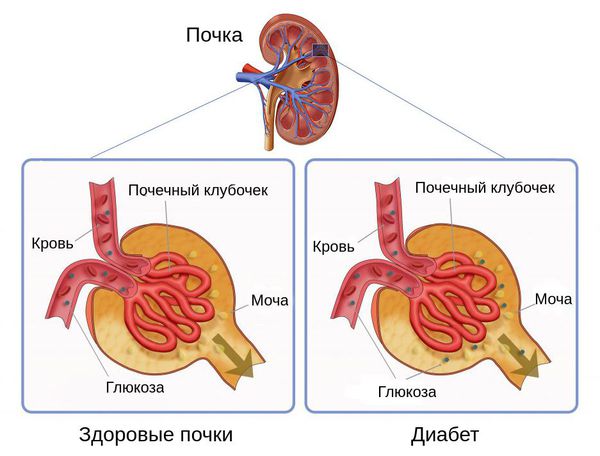
Глюкозурия и гипергликемия объясняют основные симптомы сахарного диабета — увеличение объёма мочи и неутолимую жажду. Эти симптомы в свою очередь приводят к нарушению водно-электролитного баланса и появлению признаков обезвоживания.
Помимо водно-электролитного баланса, при сахарном диабете нарушается белковый и жировой обмен. Расщепление белков и жиров усиливается, из-за чего повышается уровень остаточного азота и кетоновых тел в крови и моче, а также уровень липидов в крови.
Классификация и стадии развития сахарного диабета у детей
В течении сахарного диабета условно выделяют две стадии:
- Преддиабет — доклиническая стадия, при которой в зависимости от типа болезни могут быть выявлены антитела к β-клеткам поджелудочной железы или инсулинорезистентность.
- Клиническая стадия — начинается с появления первых симптомов диабета. Подразделяется на три фазы: компенсации, субкоменсации и декомпенсации углеводного обмена.
Чаще используется классификация по причине развития диабета. Выделяют:
1. Сахарный диабет 1-го типа — чаще выявляется в детском и юношеском возрасте. Связан с деструкцией β-клеток поджелудочной железы. Приводит к абсолютному дефициту инсулина. Различают две формы:
- аутоиммунную — когда деструкция β-клеток вызвана аутоиммунным воздействием;
- идиопатическую — когда деструкция β-клеток не связана с аутоиммунным процессом.
2. Сахарный диабет 2-го типа — встречается в детском возрасте намного реже. В основном связан с сочетанием инсулинорезистентности и недостаточной выработкой инсулина.
3. Специфические типы диабета:
- генетические дефекты β-клеточной функции — неонатальный, митохондриальный и MODY-диабет;
- генетические дефекты действия инсулина — инсулинорезистентность типа А, лепречаунизм, синдром Рабсона — Менденхолла, липоатрофический диабет и др.;
- сахарный диабет, вызванный нарушением экзокринной функции поджелудочной железы — травма или удаление органа, панкреатит, гемохроматоз и др.;
- сахарный диабет как проявление эндокринопатии — возникает при синдроме Иценко — Кушинга, акромегалии, альдостероме и др.;
- сахарный диабет, вызванный приёмом лекарств — глюкокортикоидов, никотиновой кислоты, тиреоидных гормонов, тиазидов, интерферона альфа и др.;
- сахарный диабет как осложнение инфекционных заболеваний — врождённой краснухи, цитомегаловируса, энтеровируса и др.;
- редкие формы иммунного сахарного диабета — синдром мышечной скованности, диабет, вызванный выработкой антител к рецепторам инсулина, синдром полиэндокринной аутоиммунной недостаточности I и II типа и др.;
- генетические заболевания, не всегда связанные с сахарным диабетом — синдром Дауна, синдром Клайнфельтера, синдром Тёрнера, порфирия и др. [1][2][7].
Отдельно стоит сказать о трёх специфических типах диабета, связанных с генетическим дефектов β-клеток:
- MODY-диабет — диабет взрослого типа у молодых. Включает в себя несколько форм сахарного диабета, связанных с определённой генетической мутацией. Диагностируется у 1-5 % детей [1]. Обычно протекает в лёгкой форме с быстрой компенсацией углеводного обмена на фоне лечения [1][8].
- Неонатальный диабет — выявляется в первые 6 месяцев жизни ребёнка. Отличается высоким уровнем гликемии — до 70-100 ммоль/л, замедлением внутриутробного развития и симптомами обезвоживания. Бывает транзисторным и перманентным. При транзисторной форме после 1,5-2 лет наступает период независимости от инсулина, который обычно продолжается до полового созревания. При перманентной форме такого периода нет — пациент всегда остаётся инсулинозависимым.
- Митохондриальный диабет — точечная мутация, которая наследуется исключительно по материнской линии. Часто имеет сопутствующую тугоухость, неврологические нарушения и миопатии.
Осложнения сахарного диабета у детей
Осложнения сахарного диабета у детей делятся на острые и отсроченные.
Острые осложнения связаны с нестабильным течением сахарного диабета и резкой декомпенсацией углеводного обмена. Это может произойти на любом сроке болезни из-за стрессов, нарушения диеты или тактики лечения, острых, хронических инфекций или иных сопутствующих заболеваний.
Дело в том, что дети и подростки, особенно с диабетом 1-го типа, часто сталкиваются с психологическими проблемами по поводу своей болезни. Например, у них может развиться расстройство адаптации, как в данном случае. Кроме того, из-за усиливающихся комплексов и стресса они могут преднамеренно нарушать диету или прекращать инсулинотерапию, не подозревая о других серьёзных проблемах, которые могут случиться. В результате возникает либо гипогликемия с возможным развитием гипогликемической комы, либо значительная гипергликемия с диабетическим кетоацидозом или гипергликемическим гиперосмолярным статусом.
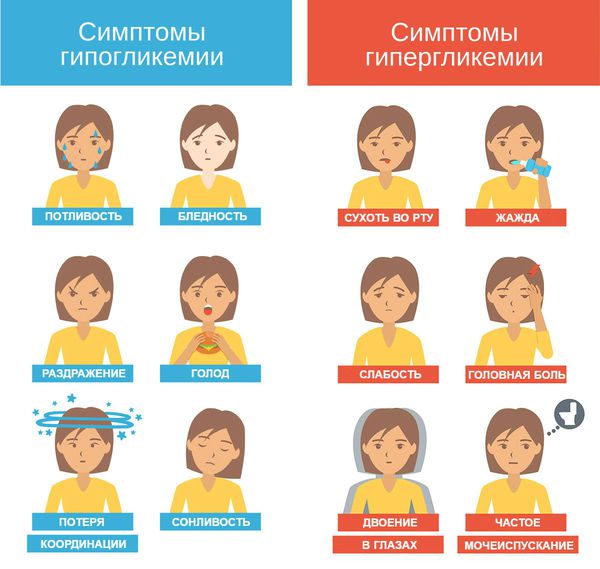
Гипогликемия — самое частое осложнение диабета 1-го типа. В случае диабета 2-го типа она может возникнуть при необходимости инсулинотерапии или лечении производными сульфонилмочевины.
Дети, особенно в раннем возрасте, более чувствительны к снижению уровня глюкозы в крови, чем взрослые, поэтому риск развития гипогликемии у них выше. При этом симптомы проявляются на фоне более высокого уровня глюкозы по сравнению со взрослыми, а скорость развития тяжёлой гипогликемии, требующей срочного вмешательства, выше [1].
Гипогликемия у детей может проявляться дрожью, тахикардией, повышенным потоотделением. Иногда на первый план выходят симптомы нейрогликопении: головная боль, сонливость и нарушение концентрации. У маленьких детей с гипогликемией можно заметить изменения поведения, такие как вспышки гнева, беспокойство, раздражительность или апатия.
Диабетический кетоацидоз возникает на фоне гипергликемии из-за нехватки инсулина или повышенной концентрации контринсулиновых гормонов. Часто сахарный диабет впервые диагностируется именно в этом состоянии: у 88 % детей с диабетом 1-го типа и у 10 % детей с диабетом 2-го типа [1][12].
Начинается осложнение по-разному: от мягкого течения с незначительным обезвоживанием до тяжёлого течения с серьёзным обезвоживанием и потерей сознания.
К симптомам диабетического кетоацидоза относят сухость кожи, повышенную жажду, тахикардию, учащённое дыхание или дыхание Куссмауля — редкое, глубокое, с шумным вдохом и резким выдохом, запах ацетона изо рта, тошноту, рвоту, боль в животе, спутанность или потерю сознания.
К лабораторным признакам относят:
- уровень глюкозы в крови больше 11 ммоль/л;
- повышенная концентрация кетоновых тел в крови и моче;
- уровень pH меньше 7,3;
- уровень бикарбоната меньше 15 ммоль/л [1][2][7].
Гипергликемический гиперосмолярный статус может возникать при сахарном диабете новорождённых, диабете 1-го и 2-го типа. Проявляется судорогами, агрессией, потерей сознания.
К лабораторным признакам относят:
- уровень глюкозы в крови от 33 ммоль/л и выше;
- незначительное увеличение концентрации кетоновых тел в крови и моче;
- уровень pH ниже 7,3;
- уровень бикарбоната ниже 15 ммоль/л [1][2][7].
Отсроченные осложнения диабета начинают формироваться в детстве, но могут проявиться позже, уже во взрослом возрасте. К таким осложнениям относят диабетическую полинейропатию, ретинопатию и нефропатию.
Диабетическая полинейропатия связана с поражением периферических и автономных нервов [14]. Она возникает из-за метаболических нарушений и поражения мелких сосудов — микроангиопатии.
Нейропатия является наиболее частым отсроченным осложнением у детей с диабетом. В этом возрасте оно, как правило, находится в доклинической или первичной клинической стадии.
При периферической нейропатии чаще страдают нижние конечности. При этом может возникать онемение, покалывание, жжение в пальцах рук и ног и кратковременные судороги. Даже лёгкие прикосновения могут приносить дискомфорт или боль.
Поражение автономных нервов нарушает работу внутренних органов: сердца, желудочно-кишечного тракта, урогенитальной системы и др. Поэтому симптомы автономной полинейропатии многочисленны и разнообразны. Они зависят от того, за иннервацию какого органа отвечают поражённые нервные волокна. Ребёнка может беспокоить тахикардия в покое, снижение артериального давления при изменении положения тела, изжога, боль в желудке, нарушение мочеиспускания и т. д.
Диабетическая ретинопатия связана с поражением сосудов сетчатки. Она может проявиться у детей в течение года после начала заболевания, а иногда только при инсулинорезистентности.
На начальных стадиях осложнение никак себя не проявляет. По мере прогрессирования болезни у ребёнка могут появиться жалобы на ухудшение зрения, появление "мушек", точек или пелены перед глазами, трудность при чтении, иногда боль в глазах после зрительной нагрузки.

У 4 % детей диабетическая ретинопатия приводит к слепоте в течение 3-5 лет [22]. У подростков тяжёлая ретинопатия с потерей зрения развивается чаще, чем у взрослых [1].
Диабетическая нефропатия, возникшая в детском или подростковом возрасте, является основной причиной инвалидности и смерти взрослых пациентов с диабетом. У детей это осложнение, как правило, находится в доклинической стадии, поэтому врачи часто недооценивают наличие этой проблемы.
Выявить доклиническую диабетическую нефропатию можно при регулярной проверке лабораторных показателей, которые могут указывать на диабетическое поражение почек. К таким показателям относят уровень альбумина и креатинина, скорость клубочковой фильтрации и др. Например, начинающаяся нефропатия у детей и подростков проявляется микроальбуминурией — когда уровень альбумина в утренней моче равен 30-300 мг/л.
Кроме полинейропатии, ретинопатии и нефропатии, связанных с поражением мелких сосудов, у детей развиваются начальные проявления макроангиопатий, например атеросклероз коронарных артерий. Чаще всего подобные осложнения связаны с плохим контролем уровня глюкозы в крови.
Несмотря на то, что симптомы отсроченных осложнений редко проявляются в детском возрасте, функциональные нарушения начинаются именно в это время. Риск развития осложнений увеличивается на фоне полового созревания. В этот период у ребёнка происходят эндокринные изменения, увеличивается уровень гормона роста и половых гормонов. В результате чувствительность к инсулину снижается, возникает инсулинорезистентность. Кроме того, гормон роста — это контринсулярный гормон, поэтому потребность в инсулине у подростков значительно возрастает и может доходить до 2 Ед/кг [23].
Диагностика сахарного диабета у детей
Диагностировать сахарный диабет у детей, особенно младшего возраста, не так просто. Боли в животе, тошноту и рвоту можно ошибочно принять за признаки острого или хронического энтероколита. Полиурия, недержание мочи и энурез маскируются под инфекции мочевыводящих путей. Слабость, быстрая утомляемость, фурункулы, снижение или увеличение массы тела у подростков часто объясняют гормональными изменениями.
Основным методом диагностики сахарного диабета по-прежнему остаётся определение уровня прандиальной и постпрандиальной глюкозы в крови, а также уровня гликированного гемоглобина. Прандиальную глюкозу измеряют во время приёма пищи, постпрандиальную — через два часа после еды, гликированный гемоглобин — независимо от приёма пищи и времени суток.

Диагностические критерии диабета у детей аналогичны критериям болезни у взрослых. Это:
- симптомы диабета со случайно выявленным уровнем глюкозы в крови ≥ 11 ммоль/л;
- уровень глюкозы в крови натощак ≥ 7 ммоль/л;
- уровень глюкозы в крови при глюкозотолерантном тесте ≥ 11 ммоль/л;
- уровень гликированного гемоглобина > 6,5 % [1][2][5][6][7].
Важно помнить, что повышение уровня глюкозы может носить временный характер, особенно на фоне инфекции или иного стресса [1][7].
Маленьким детям с подозрением на сахарный диабет необходимо определить уровень глюкозы в моче: у здоровых людей глюкоза не обнаруживается. Кроме того, важно оценить уровень кетонов в моче (ацетоацетат) и крови (β-оксибутират).
После подтверждения диагноза необходимо определить тип диабета. От него зависит лечение и прогноз болезни.
Сахарный диабет 1-го типа у детей чаще связан с аномалиями в генах комплекса гистосовместимости — HLA. У 90 % пациентов с таким типом диабета выявляются аутоантитела к антигенам β-клеток [10]. Анализ на аутоантитела необходимо проводить, даже если есть все предпосылки для постановки диагноза "сахарный диабет 2-го типа" [1].
Важным критерием диабета 1-го типа является уровень инсулина и С-пептида. Их низкие цифры и отсутствие повышения в ответ на нагрузку глюкозой говорят в пользу диабета 1-го типа. Однако в период появления первых явных симптомов болезни может возникнуть эффект "наложения". Хроническая гипергликемия у детей с диабетом 2-го типа может снизить уровень инсулина, тогда как у детей с диабетом 1-го типа "резервы" инсулина могут сохраняться довольно долго.
При возникновении симптомов сахарного диабета у новорождённых необходимо провести генетическую диагностику, особенно при наличии сахарного диабета у близких родственников ребёнка.
Лечение сахарного диабета у детей
Основная цель лечения — достичь целевого уровня глюкозы в крови и гликированного гемоглобина. При этом важно не допустить экстремальных состояний: кетоацидоза, гиперосмолярности или гипогликемии. Как показывают исследования, только 38 % детей с диабетом 1-го типа достигают целевых уровней гликированного гемоглобина [11].
Питание при сахарном диабете
Обязательным и важным условием лечения диабета у детей является соблюдение диеты. Она разрабатывается эндокринологом-диабетологом индивидуально, в зависимости от возраста ребёнка, его физической активности, семейных привычек питания и режима дня [14][26].
Сейчас предпочтение отдаётся физиологически сбалансированной диете, хотя всё чаще обсуждаются возможности низкоуглеводной диеты [14]. При диабете 1-го типа с поражением почек рекомендуется низкобелковая диета.
Физиологическая диета сбалансирована по суточному содержанию белков (16-20 %), жиров (24-30 %), углеводов (50-60 %), макро- и микроэлементов [14][26]. Она практически не отличается от питания сверстников без диабета. Рацион при такой диете обязательно должен включать в себя завтрак, обед, ужин и три дополнительных приёма пищи: второй завтрак, полдник и второй лёгкий ужин.
Особое внимание при диабете 1-го типа нужно уделять углеводам. Предпочтение отдаётся сложным углеводам, которые трудно усваиваются и слабо влияют на уровень глюкозы в крови. Полезные углеводы содержатся в овощах, фруктах, крупах, бобовых, молоке и сыре; полезные жиры — в авокадо, орехах, оливковом и арахисовом масле.
Важно ограничить употребление продуктов, содержащих транс-жиры. В этот список входит спред, маргарин, выпечка, белый хлеб, макароны, конфеты, колбаса и бекон. Они быстро повышают уровень глюкозы в крови [24][25].
Для приблизительного подсчёта углеводов, содержащихся в том или ином продукте, используют систему хлебных единиц (ХЕ). Суточная норма ХЕ зависит от возраста, пола, веса и физической активности. Например, детям 1-3 лет следует ежедневно употреблять 10-11 ХЕ, мальчикам 11-14 лет — 18-20 ХЕ, а девочкам 11-14 лет — 16-17 ХЕ [7].
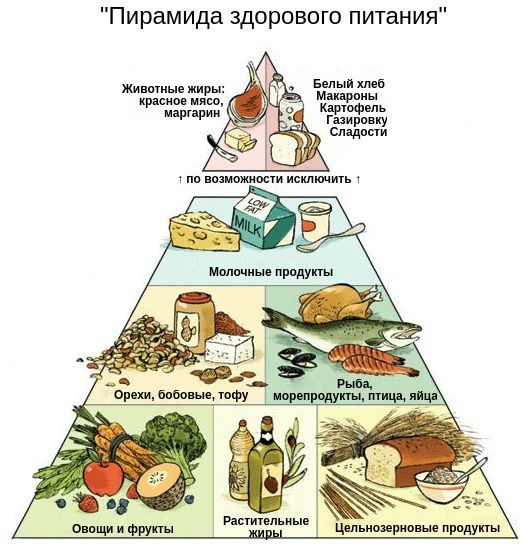
Составлять рацион, правильно оценивать углеводы для подбора дозы инсулина перед едой, грамотно заменять одни продукты на другие и соблюдать режим питания могут научить в любой школе диабета [7]. Заполнить холодильник полезной едой поможет "пирамида здорового питания", а быстро и без подсчёта калорий спланировать приём пищи можно по "правилу тарелки". Соблюдение этих правил в питании и рациональная инсулинотерапия обеспечат стабильный уровень глюкозы в крови без значительных колебаний.

Диетотерапия помогает справиться с лёгкой гипогликемией и не допустить развития диабетической комы. Если уровень глюкозы опускается ниже 3,9-3,0 ммоль/л, нужно съесть 1-2 ХЕ быстро усваиваемых углеводов, например:
- 2-4 куска сахара по 5 г, лучше растворить;
- или 1-1,5 столовых ложки мёда или варенья;
- или 100-200 мл фруктового сока или лимонада на сахаре;
- или 4-5 больших таблеток глюкозы по 3-4 г;
- или 1-2 тубы с углеводным сиропом по 10 г [7].
Если через 15 минут уровень глюкозы остался низким, нужно повторить лечение.
После нормализации гликемии, особенно в ночное время и при снижении уровня глюкозы из-за пролонгированного инсулина, нужно дополнительно съесть 1-2 ХЕ медленно усваиваемых углеводов, например хлеб [7].
Инсулинотерапия
Диабет 1-го типа, а также другие виды инсулинзависимого диабета связаны с абсолютной недостаточностью инсулина. В таких случаях лечение болезни основано на заместительной терапии препаратами инсулина.
В России детям назначают только человеческий генно-инженерный инсулин и аналоги человеческого инсулина. Смешанные инсулины — короткие или ультракороткие в сочетании с инсулинами среднего или пролонгированного действия — у детей не используются [7].
На каждого ребёнка инсулин действует по-своему, в зависимости от возраста, веса и роста. Поэтому потребность в инсулине и соотношение инсулинов разного действия всегда индивидуальны.
Общие закономерности инсулинотерапии у детей:
- В первые 1-2 года от начала болезни потребность в инсулине составляет 0,5-0,6 Ед/кг массы тела.
- С возрастом ребёнка и сроком диабета потребность в инсулине увеличивается: через 5 лет от начала болезни доза инсулина в среднем составляет 1 Ед/кг массы тела, а в период полового созревания — 1,25 Ед/кг массы тела.
- Предпочтительно вводить инсулин под кожу постоянно с использованием инсулиновой помпы. Это позволяет восполнять недостаток инсулина максимально физиологично.
- Если использование инсулиновой помпы невозможно, применяется базисно-болюсный режим введения инсулина. При этом режиме 1-2 раза в день подкожно вводятся безпиковые аналоги инсулина среднего или пролонгированного действия, а перед основными приёмами пищи — инсулины короткого действия.
- Уровень глюкозы в крови ребёнка нужно постоянно контролировать. Самоконтроль проводится перед основными приёмами пищи, после еды, перед сном и физическими нагрузками, а также после перенесённой гипогликемии.
- Желательно использовать систему длительного мониторирования гликемии.
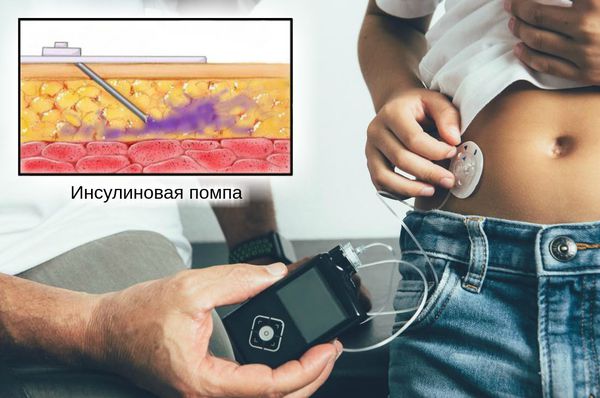
Ребёнку с диабетом 2-го типа инсулин показан при появлении первых признаков или декомпенсации болезни с развитием кетоацидоза. Он помогает нормализовать уровень глюкозы и снизить концентрацию кетонов в крови.
Когда состояние ребёнка будет компенсировано, необходимо перейти на немедикаментозную терапию: соблюдать диету и увеличивать физические нагрузки. В большинстве случаев это позволяет достичь оптимального уровня гликемии [14].
Снижать калорийность нужно за счёт жиров и легкоусваиваемых углеводов. Физическая активность должна включать ежедневную ходьбу до 3-4 км и интенсивные занятия по 3-4 раза в неделю.
Проблема состоит в том, что ребёнка до определённого возраста трудно мотивировать на длительное соблюдение диеты и высокую физическую активность. Здесь важную роль играет поддержка семьи. Убедить ребёнка изменить характер питания, если вся семья питается по-прежнему, невозможно. Поэтому психологическое консультирование для всех членов семьи порой становится обязательным компонентом терапии ребёнка с диабетом 2-го типа.
Если достичь нормального уровня глюкозы с помощью немедикаментозных способов не удаётся, приходится использовать сахароснижающие препараты в форме таблеток. Из всех современных средств такого типа для детей разрешён только метформин. Этот препарат снижает резистентность клеток к инсулину.
Прогноз. Профилактика
Сахарный диабет у ребёнка — это серьёзная болезнь, которая может привести к слепоте, почечной недостаточности и ранней смерти от нелеченных осложнений.
Первичная профилактика диабета 1-го типа включает выявление генетической предрасположенности [19]. Для этого детям с семейным анамнезом диабета рекомендуется пройти медико-генетическое консультирование. При выявлении генетической предрасположенности показана профилактика факторов, провоцирующих аутоиммунный процесс: предупреждение инфекций, в том числе с помощью специфической иммунизации, вскармливание детей до 1 года грудным молоком и др.
Первичная профилактика диабета 2-го типа у детей, предрасположенных к этой форме болезни, сводится к изменению образа жизни, снижению массы тела и повышению физической активности. При инсулинорезистентности или нарушении толерантности к глюкозе важно строго контролировать уровень гликемии.
Вторичная профилактика сахарного диабета состоит в достижении постоянной нормогликемии. Это возможно как при диабете 2-го, так и 1-го типа. Использование инсулиновых помп и аппаратов для мониторирования гликемии позволяет избежать острых осложнений болезни: кетоацидоза, гиперосмолярности и гипогликемии.
Профилактика отсроченных осложнений является третичной. Для предупреждения диабетической полинейропатии показан неврологический осмотр с определением чувствительности всех периферических нервов, ахиллова и коленного рефлексов, а также скрининговая электронейромиография. Для раннего выявления кардиоваскулярной формы автономной нейропатии показана скриннговая кардиоинтервалография.
Оптимальный возраст для проведения скрининга, по мнению Американской эндокринологической ассоциации — достижение полового созревания, а при 5-летнем течении диабета — 10 лет или младше





